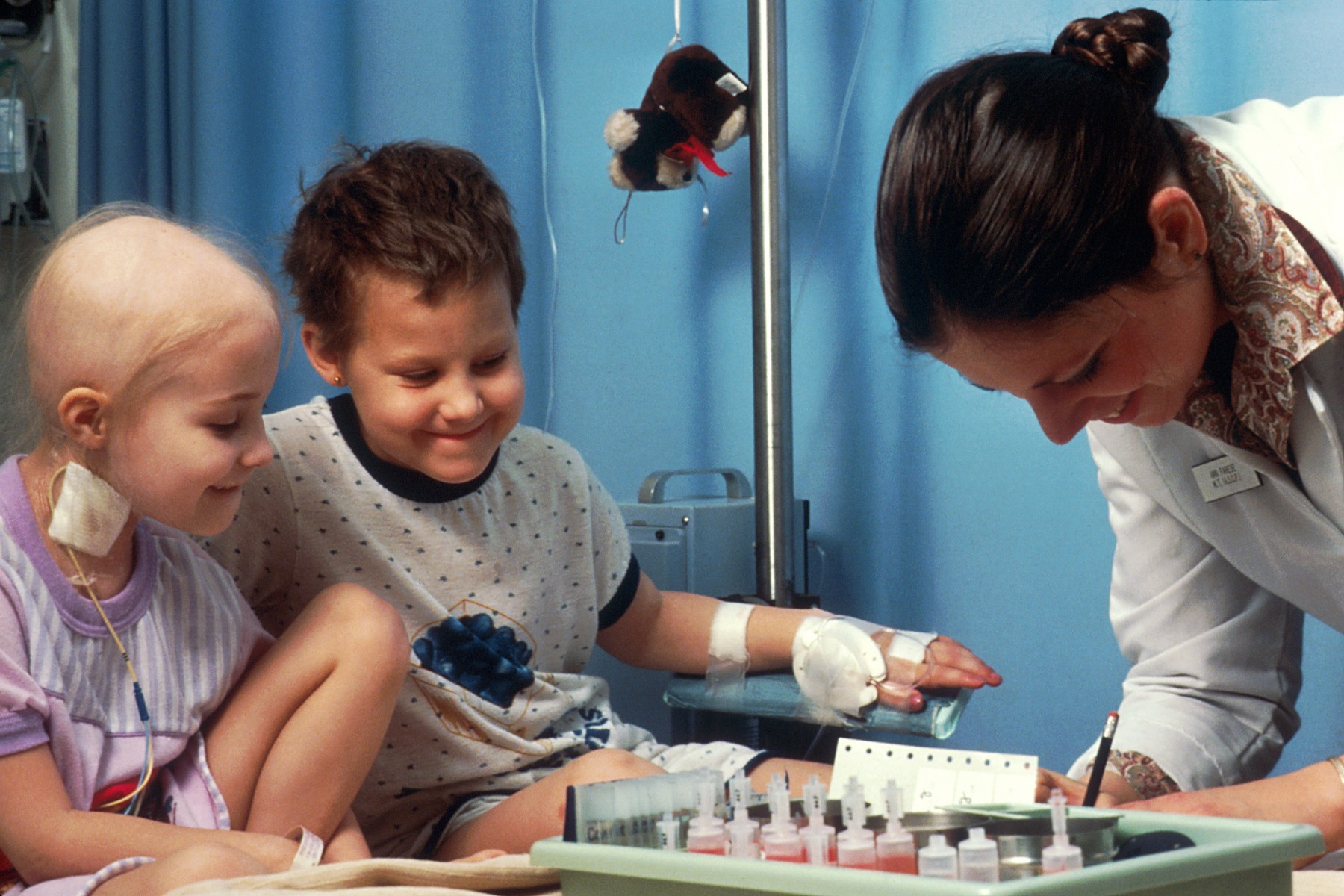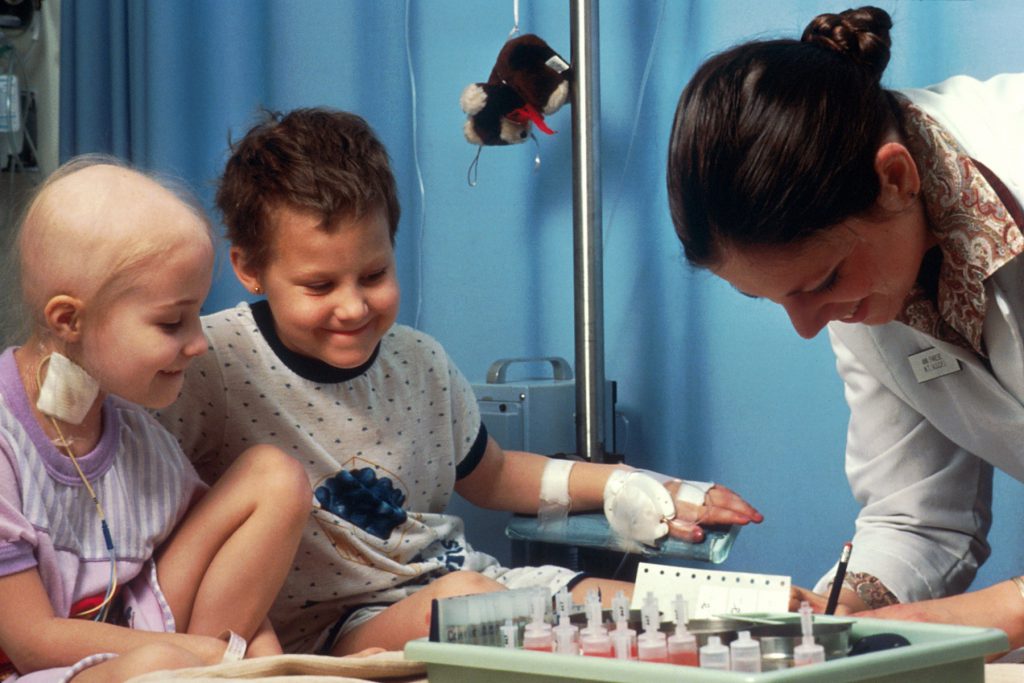
Bunky ľudského tela sa po celý život človeka množia – a umierajú. Pri rozmnožovaní prirodzene prichádza k občasným mutáciám, ktoré sú ale obvykle odhalené a zlikvidované imunitným systémom. Pokiaľ tento mechanizmus zlyhá, pozmenené bunky môžu prestať reagovať na regulačné mechanizmy, ktoré v tele udržujú rovnováhu – a začať sa nekontrolovane množiť.
Práve to sa deje pri leukémii, rakovine krvných buniek. Jej príčinou je porucha v prenose informácie v kostnej dreni, ktorá biele krvinky produkuje: preklep pri prepise DNA. Napriek tomu, že je väčšina pacientov v dôchodkovom veku, je leukémia známa hlavne ako najčastejší typ rakoviny u detí. Tie však majú mnohonásobne vyššie šance na úspešnú liečbu: akútnu leukémiu sa u nich podarí zničiť až v deväťdesiatich percentách prípadov.
Záhadné hnisanie krvi
Záznamy o rakovine poznáme už od staroveku – a leukémia zrejme existovala odjakživa. Prvý popísaný prípad ale pochádza až z polovice devätnásteho storočia, kedy škótsky lekár John Bennett pitval pacienta, ktorého krv obsahovala abnormálne množstvo bielych krviniek. Práve tie tvoria zásadnú zložku imunitného systému: sú podstatou zápalu, ktorým sa telo bráni pred infekciou. Bennett z toho vyvodil, že pacient zomrel na infekciu – a pretože nenašiel žiadny konkrétny zdroj zápalu, pripísal smrť „hnisaniu krvi”. Jeho nasledovníci potom márne pátrali po záhadných parazitoch alebo baktériách, ktoré ich spôsobujú. O pár mesiacov neskôr sa s podobným prípadom stretol Nemec Rudolf Virchow. S Bennettovým záverom nesúhlasil: prečo by krv hnisala bez konkrétnej príčiny?
Veril, že je niečo zlé s krvou samotnou, takže neznámu chorobu nazval weisses blut, biela krv.
Zistil, že sa biele bunky neprestávajú množiť: nie vinou infekcie, ale samy od seba. Vedľa bielych krviniek premnožených do napríklad dvadsaťnásobnej koncentrácie potom neostáva priestor pre ostatné zložky krvi. Znížené množstvo červených krviniek neprenesie z pľúc dostatočné množstvo kyslíka – a človek sa začne pomaly dusiť. Nezdravé biele krvinky zároveň nezvládajú plniť svoju imunitnú funkciu a človek podlieha infekciám. O pár rokov neskôr sa nemecký názov zmenil na grécke „leukémia“.
Hľadanie lieku napriek inštitúciám
Obvyklým cieľom antimikrobiálnych liečiv je vyhubiť škodlivé baktérie – a pritom čo najmenej poškodiť tkanivo človeka. Účinná zložka lieku je prirodzene svojim spôsobom jedom, ktorý má zahubiť mikróby – ale zároveň má byť takýto liek čo najohľaduplnejší k organizmu, ktorý má uzdraviť. Tuberkulózu sa podarilo skoro vyhubiť antibiotikami, ktoré zabíjajú takmer výhradne jej pôvodcu – mykobaktérie.
Boj proti leukémii je ale bojom proti bunkám vlastného tela.
Na rozdiel od konkrétne lokalizovaných nádorov, ktoré je možné odstrániť chirurgicky alebo likvidovať presne miereným ožarovaním, u leukémie neostáva nič iné, len spoločne s chorobou otráviť toxickými látkami i pacienta.
Lekári, ktorí sa v šesťdesiatych rokoch pokúsili vyliečiť deti s leukémiou nezvyčajne silnou kombináciou jedov, museli odstúpiť z amerického Národného inštitútu pre rakovinu. Na rozdiel od etických komisií boli presvedčení, že je potrebné sa o náročnú liečbu umierajúcich detí aspoň pokúsiť, i keď nemôžu zaručiť výsledok. Liečba detským pacientom najprv skutočne priťažovala: niekoľko dní po jej zahájení kolabovali a mnohí museli byť napojení na respirátory. Neskoršie výsledky ale predčili všetky očakávania: deti sa skutočne začali uzdravovať.
Sústavná chemoterapia štyrmi rôznymi liekmi zaberala a doposiaľ nevyliečiteľná leukémia mizla.
Nešlo sa o úplný úspech. Bunková bariéra, chrániaca citlivý mozog pred možným poškodením látkami obsiahnutými v krvi, lieky neprepúšťala. Pacienti sa tak po niekoľkých rokoch vracali s nádormi nervovej sústavy, v ktorej ostali bunky ukryté. Predĺženie a úprava terapie ale počiatočné problémy prekonali, takže roku 1979 testy pacientov liečených o dekádu skôr potvrdili, že „detskú akútnu lymfoblastickú leukémiu nie je možné považovať za nevyliečiteľnú chorobu”.
Moderná liečba vie pacientov uzdraviť
Kľúčovú úlohou pri liečbe stále hrá chemoterapia. Doplňovať ju môže transplantácia krvotvorných buniek, ktorá pacientovi po vymietnutí nakazených buniek dodá novú, zdravú kostnú dreň. K liečbe sa využíva aj podpora imunitného systému v boji proti zmutovaným bunkám a ožarovaniu.
Úspešnosť liečby „neliečiteľnej” choroby v prvej polovici minulého storočia sa cez 13 % preživších pacientov v 60. rokoch zmenila na viac než 60 % úspešne vyliečených pacientov na počiatku milénia (merané percentom tých, ktorí sa dožijú viac ako päť rokov). Pojem leukémia zahŕňa množstvo rakovín postihujúcich konkrétny typ krvných buniek – a miera prežitia a vyliečenia sa medzi nimi prirodzene líši. Významne ju ovplyvňuje i vek pacientov – u detí býva úspešnosť násobne vyššia než u starších ľudí.
Za modifikáciou, ktorá spôsobuje smrteľné premnoženie bielych krviniek, zrejme stoja ako dedičné faktory, tak vplyvy prostredia. Presné dôvody ale nepoznáme.
Dokázaná je napríklad súvislosť s Downovým syndrómom a vyššie riziko ochorenia je aj u ľudí, ktorých príslušníci trpeli niektorou z rakovín postihujúcich krvné bunky. Známe sú tiež vplyvy niektorých vírusov, žiarenia a toxických látok: minimálne pri liečbe pôsobí negatívne i stres. Čiastočnú úlohu hrá i fajčenie a nedostatočná konzumácia zeleniny. Strava a hlavne to fajčenie majú totiž navzdory všeobecne rozšírenej predstave vplyv na väčšinu rakovín, nielen na nádory postihujúce pľúca a tráviaciu sústavu.
Choroby nechodia po horách, ale po ľuďoch. Aj keď sa na ne vopred nedá úplne pripraviť, niečo málo urobiť ide… Dali sme pre vás dohromady novú špeciálnu microsite s názvom Koľko stojí zdravie. Prečítajte si, ako dlho trvá priemerná pracovná neschopnosť, či na akú podporu od štátu máte nárok, keď dlhodobo ochoriete.
Prečítajte si tiež: Mohol by byť vírus Zika kľúčom k boju s nádormi na mozgu?